Régulation du fonctionnement des appareils génitaux - Ts
Classe:
Terminale
Thème:
6 Reproduction chez les mammifères
Introduction
I. Fonction des appareils reproducteurs
I.1 Les fonctions testiculaires
I.1.1 La fonction exocrine
Observations
Avant la naissance, les testicules restent au niveau abdominal.
Ils doivent descendre par le biais du canal inguinal dans les bourses à la naissance.
Si par un dysfonctionnement, ces testicules perdurent dans l'abdomen, les cellules souches de la lignée germinale sont détruites du fait de la température beaucoup plus élevée à ce niveau.
Ce testicule est qualifié de cryptorchide.
Le sperme d'un tel individu est dépourvu de spermatozoïdes.
De même, l'observation microscopique montre seulement l'existence de cellules banales dans les tubes séminifères.
Quel rôle spécifique des testicules ressortent ces observations ?
Les testicules sont le lieu de la production des spermatozoïdes : c'est la fonction exocrine.
I.1.2 La fonction endocrine
Expériences
$\bullet\ $ L'ablation des testicules ou castration entraîne
$\bullet\ $ chez les mammifères adultes, la stérilité, la régression des glandes annexes de l'appareil génital et de l'instinct sexuel ;
$\bullet\ $ chez l'enfant, le pénis ne se développe pas, pas de pilosité pubienne, le tissu adipeux se développe, la voix reste infantile.
Hypothèse 1 :
Les testicules interviendraient dans l'apparition et le maintien des caractères sexuels secondaires.
$\bullet\ $ La greffe de testicule sur un jeune mâle castré, de même que l'injection d'extraits testiculaires empêche l'apparition de ces symptômes sauf la stérilité.
Hypothèse 2 :
Les testicules agiraient par voie sanguine (hormonale).
$\bullet\ $ La destruction naturelle ou accidentelle des cellules interstitielles entraîne les mêmes effets que la castration.
Hypothèse 3 :
Les cellules interstitielles sécréteraient les hormones
Deux rats adultes $A$ et $B$, (le rat $A$ étant castré et le rat $B$ normal) sont mis en parabiose (une connexion sanguine), on constate que le rat $A$ ne présente aucun symptôme lié à la castration.
A partir de cette dernière expérience, quelle explication proposez-vous pour mettre en relation ces trois hypothèses ?
Interprétation
Les testicules permettent donc le maintien des glandes annexes, l'apparition des caractères sexuels secondaires et l'augmentation de l'instinct sexuel.
En fait, ce sont les cellules interstitielles ou cellules de Leydig qui sécrètent des androgènes (androstérone et la testostérone qui est de loin l'hormone la plus importante) dans la circulation sanguine, responsables de ces caractères sexuels secondaires et du développement de l'instinct sexuel.
Conclusion
Les testicules possèdent donc une fonction endocrine (élaboration de testostérone par les cellules de Leydig).
NB :
Les testicules sont des glandes mixtes car possédant une fonction endocrine et une fonction exocrine.
I.2 Les fonctions ovariennes
I.2.1 La fonction exocrine
Observations
Avant la naissance, on note dans les deux ovaires du fœtus $7$ millions environ de follicules primordiaux mis en place après la multiplication.
A la puberté, ces follicules primordiaux vont évoluer en raison d'un ou de deux follicules en moyenne par cycle sexuel pour donner une cellule sexuelle : l'ovocyte $II.$
L'activité ovarienne va cesser vers $45$ ans lorsque ce stock sera épuisé : c'est la ménopause.
Quel rôle spécifique des ovaires ressortent ces observations ?
Les ovaires sont le lieu de la production des ovocytes : c'est la fonction exocrine.
I.2.2 La fonction endocrine
Mise en évidence
Expérience :
$\bullet\ $ Chez la femme, l'ablation des deux ovaires (ovariectomie) entraîne entre autres la disparition des règles, la régression des caractères sexuels secondaires... ; la greffe d'ovaire ou l'injection d'extraits ovariens entraîne la réapparition des règles et des caractères sexuels secondaires.
Interprétation
La greffe d'ovaires ou l'injection d'extraits ovariens entraîne une réapparition des règles, le lien est donc de nature hormonale.
En effet, deux catégories d'hormones ovariennes ont été isolées :
$\surd\ $ Les hormones provoquant l'œstrus sont les œstrogènes (œstrone, œstriol et œstradiol) parmi lesquelles l'œstradiol est la principale hormone ;
$\surd\ $ Les hormones préparant l'utérus à la gestation (les progestagènes dont la principale hormone est la progestérone).
II.1.2. Action des hormones ovariennes
Les hormones passent dans les capillaires ovariens et sont distribuées par le sang à tout l'organisme.
Elles agissent cependant que sur « les organes cibles » ou effecteurs (vagin, utérus, ...).
L'œstradiol : produit par la thèque interne et la granulosa des follicules.
$-\ $ est responsable de l'apparition et du maintien des caractères sexuels secondaires.
$-\ $ est responsable de la prolifération de la muqueuse utérine, les sécrétions des glandes du col de l'utérus (glaire cervicale) et enfin le métabolisme des glucides lipides etc...
$-\ $ favorise les contractions rythmiques de l'utérus facilitant la migration des spermatozoïdes,
$-\ $ est responsable par son premier pic de la sécrétion de la glaire cervicale qui facilite aussi la remontée des spermatozoïdes.
$-\ $ est responsable de l'œstrus chez les animaux,
Ainsi, l'œstradiol est un préalable à la fécondation, c'est l'hormone des femmes.
La progestérone : est produite par le corps jaune (après l'ovulation) et par le placenta (s'il y a fécondation).
Cette production baisse avec la régression du corps jaune s'il n'y a pas de fécondation.
$-\ $ elle accentue les modifications utérines (dentelle utérine)
$-\ $ inhibe les contractions utérines (silence utérin) et prépare ainsi la nidation.
$-\ $ favorise l'élévation de la température corporelle.
$-\ $ Elle maintient également la gestation, car chez une lapine, si peu après la fécondation et avant la nidation, on extirpe le corps jaune, l'œuf ne s'implante pas et la femelle avorte au bout de quelques jours.
Mais si peu après l'ablation du corps jaune, on traite par injection régulière de progestérone, la gestation suit son cours normal.
Ainsi, la progestérone est un préalable indispensable à la gestation : c'est l'hormone de la mère.
Remarque :
La progestérone n'agit d'ailleurs que si l'utérus a été sensibilisé par l'œstradiol.
Ainsi, la progestérone est indispensable à la gestation : c'est l'hormone de la mère.
A la fin de la phase lutéinique (fin du cycle), si la fécondation n'a pas lieu, le corps jaune dégénère entrainant la chute du taux des hormones ovariennes.
La muqueuse qui s'était développée n'est plus entretenue.
Elle se décape chez la femme (règles) et régresse dans le cas des animaux.
II. Régulation du fonctionnement des appareils reproducteurs
II.1 Chez l'homme
Expérience 1
$\bullet\ $ L'ablation du lobe antérieur de l'hypophyse d'un adulte entraîne toujours l'atrophie des cellules interstitielles et l'absence de spermatogénèse.
Hypothèse :
L'hypophyse antérieure contrôlerait l'activité des testicules
$\bullet\ $ Les injections d'extraits hypophysaires corrigent les symptômes liés à l'hypophysectomie sauf la stérilité.
Conclusion :
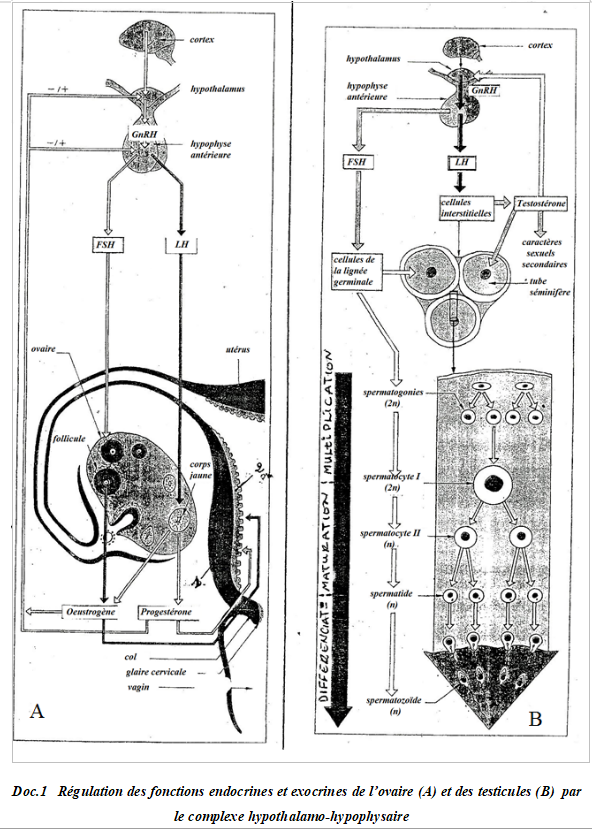
L'hypophyse antérieure (antéhypophyse ou adénohypophyse) sécrète des hormones qui stimulent le fonctionnement testiculaire.
Ces hormones sont les gonadostimulines (la $FSH$ et la $LH$).
Mode d'action des gonadostimulines
$\bullet\ $ la $F.S.H$ (follicule stimulating hormon ou encore folliculo-stimuline) agit sur les tubes séminifères en stimulant la spermatogenèse.
Elle agit par l'intermédiaire des cellules de Sertoli qui possèdent des récepteurs à $FSH.$
$\bullet\ $ la $L.H$ (lutéinising hormon ou lutéotrophine) agit sur les cellules de Leydig et stimule la sécrétion des hormones mâles (androgènes) dont principalement la testostérone.
Expérience 2
La section des vaisseaux sanguins reliant l'hypothalamus à l'hypophyse réduit l'activité des testicules.
Interprétation
La sécrétion des hormones hypophysaires est sous le contrôle d'une neurohormone sécrétée par l'hypothalamus, la $GnRH$ (gonadotrophin releasing hormon) ou $RF$ (releasing factor) de manière pulsative.
Expérience 3
La testostérone introduite de manière continue dans le complexe hypothalamo-hypophysaire provoque une atrophie testiculaire.
Interprétation
La testostérone exerce un feed-back négatif (inhibition) sur le complexe hypothalamo-hypophysaire.
Son augmentation dans le sang freine la production de $GnRH$ et par conséquent de gonadostimulines $(F.S.H\text{ et }L.H).$
Chez l'homme, le rétrocontrôle est toujours négatif car l'activité testiculaire n'est pas cyclique.
Conclusion :
La régulation de l'activité testiculaire (libération de testostérone et spermatogenèse) est sous le contrôle du complexe hypothalomo-hypophysaire (Doc. ).
II.2 Chez la femme
Expérience 1 :
L'élimination du lobe antérieur de l'hypophyse entraîne l'arrêt du cycle ovarien, l'atrophie des ovaires et de leurs effecteurs (utérus, vagin...), alors que l'injection d'extraits de l'hypophyse antérieure entraîne une disparition des phénomènes précédents.
Interprétation :
L'hypophyse antérieure commande l'activité des ovaires par l'intermédiaire d'hormones appelées gonadostimulines ou gonadotrophines : la $FSH$ et la $LH$
Action des gonadostimulines
$-\ $ La $FSH$ est responsable du début de maturation des follicules et son taux est élève pendant la moitié de la phase folliculaire et présente un pic au moment de l'ovulation.
$-\ $ La $LH$ a une concentration presque constante pendant tout le cycle mais présente un pic très prononcé au moment de l'ovulation.
Elle entretient la sécrétion d'œstrogènes par les follicules et de progestérone durant la phase lutéinique.
Expérience 2 :
La stimulation de certaines zones de l'hypothalamus chez la lapine entraîne la production de $LH$ et l'ovulation.
La greffe de l'hypophyse à des animaux hypophysectomisés donne des résultats surtout si la greffe est implantée près de l'hypothalamus et vascularisée.
Interprétation :
L'hypothalamus agit sur l'hypophyse par l'intermédiaire de la $GnRH$ qui est responsable de la libération de $F.S.H$ et de $L.H$ par les cellules hypophysaires.
Cette $GnRH$, sécrétée par des cellules nerveuses, est une neurohormone (neurosécrétion).
Expérience 3 :
L'ablation des ovaires entraîne une augmentation des gonadostimulines, on obtient le même résultat quand l'ovaire ne fonctionne plus comme pendant la ménopause.
Interprétation :
Le complexe hypothalamo-hypophysaire reçoit des informations par voie sanguine de la part de l'ovaire et y répond.
Dans les deux cas (ablation des ovaires et ménopause), la diminution du taux des hormones ovariennes entraîne une augmentation du taux des gonadostimulines.
Donc les ovaires inhibent la production des gonadostimulines, c'est-à-dire qu'ils exercent un feed-back négatif ou rétrocontrôle négatif sur le complexe hypothalamo-hypophysaire.
Le pic d'œstrogène (œstradiol), en fin de phase folliculaire, entraîne une forte libération de $F.S.H$ et de $L.H$ : c'est un rétrocontrôle positif.
II.3 notion de cycle sexuel
A partir de la puberté, la vie de la femelle est marquée par des modifications qui reviennent à intervalle régulier jusqu'à la ménopause suivant un rythme propre à chaque espèce.
Ces modifications constituent le cycle sexuel qui se résume en cycle ovarien et en cycle utérin. Les hormones hypothalamo-hypophysaires interviennent en tant que hormones régulatrices de ces cycles.
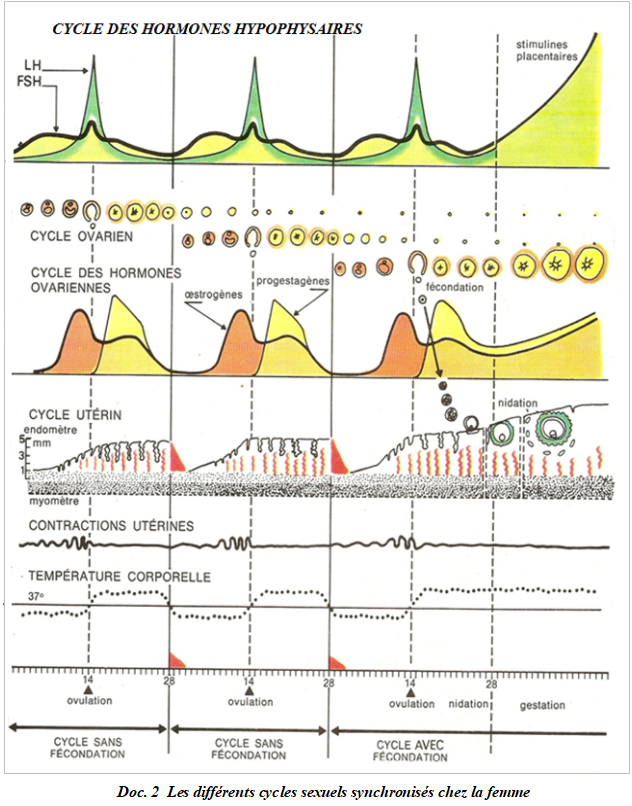
II.3.1 Le cycle ovarien
Il comporte deux phases séparées par l'ovulation.
$\bullet\ $ La phase folliculaire est caractérisée par le développement et la maturation de quelques follicules.
Parmi ces follicules, quelques-uns seulement arrivent à maturation à chaque cycle, les autres dégénèrent.
$\bullet\ $ La phase lutéinique Après l'ovulation, le follicule rompu se transforme en corps jaune.
Remarque :
Chez la femme, l'ovulation se produit automatiquement à la fin de la phase folliculaire : on parle d'ovulation spontanée.
Chez la chatte ou la lapine, c'est le stimulus de l'accouplement qui provoque l'ovulation : on parle d'ovulation provoquée.
II.3.2 Le cycle utérin
La paroi utérine comprend une muqueuse appelée endomètre qui repose sur une couche musculaire appelée myomètre.
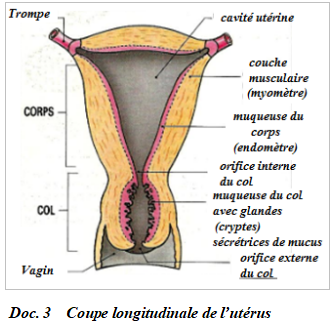
Au début d'un cycle, une partie de l'endomètre est éliminée : cela correspond aux règles ou menstrues.
Pendant la phase folliculaire elle devient de plus en plus épaisse puis l'épithélium forme des tubes droits puis tortueuses (dentelle utérine).
Cette évolution de l'endomètre est sous l'influence des hormones ovariennes qui sont les œstrogènes et la progestérone.
II.3 Le cycle des températures matinales
Au cours du cycle sexuel, on peut relever une variation de la température corporelle et le tracé constitue le cycle thermique ou cycle des températures (il permet de déterminer la période de fécondité, la date des prochaines règles, une éventuelle anomalie du cycle ou une éventuelle grossesse [si le plateau thermique se maintient au-delà de $13$ jours]).
Comme les œstrogènes sont hypothermisants alors que les progestagènes sont hyperthermisants, il en résulte que lors de la $1^{ière}$ partie du cycle, la température est en dessous de $37^{\circ}.$
Peu après l'ovulation, elle atteint un plateau thermique au-dessus de $37^{\circ}$ qui est le signe de la période d'infécondité absolue.
Commentaire des schémas : synchronisme des cycles sexuels
Remarque :
A $40$ ans chez la femme, les cycles deviennent irréguliers (longs, courts).
La ménopause, qui se traduit par un arrêt des règles, intervient entre $45-55$ ans à cause de l'épuisement du stock des follicules primordiaux.
Ainsi, l'épuisement des follicules a pour conséquence la diminution importante de la production d'hormones ovariennes (progestérone et œstrogène), d'où la diminution de l'activité des effecteurs (vagins, utérus...) et l'arrêt des règles.
Conclusion
L'activité des gonades est contrôlée par le système endocrinien.
Sa perturbation (insuffisance ou exagération) entraine un dysfonctionnement des appareils génitaux.
Auteur:
Daouda Tine
Téléchargé en PDF:

Ajouter un commentaire